Covid-19 : la newsletter du Pr Adnet<br> (n°68 - 1er février 2022)
Covid-long : enfin des marqueurs biologiques ? Le vaccin chez les adolescents : quels résultats ? Omicron : quelle efficacité de la troisième dose ? Quelles spécificités de ce variant chez les patients graves ?
Frédéric Adnet est professeur agrégé de Médecine d'Urgence et chef des Urgences de l’Hôpital Avicenne et du SAMU 93. À la fois chercheur et médecin, il fait régulièrement le point sur la Covid-19. Après 46 numéros d'une Foire Aux Questions (FAQ) quotidienne, il publie désormais une newsletter. Nous la reproduisons ici avec son aimable autorisation.
Sa FAQ a connu un succès phénoménal. À l'origine destinée aux professionnels de son service, elle est maintenant traduite en plusieurs langues. Dans son interview, Frédéric Adnet revient sur ce succès et explique son attachement à l'Evidence-based medicine.
Frédéric Adnet est également l'auteur de l'ouvrage Les Fantassins de la République - Urgence COVID, un printemps en enfer, paru en octobre 2020.
INDEX et liste des FAQ / Newsletters
Newsletter Covid-19 n°68 (1er février 2022)

OMICRON
Omicron : diminution de la sévérité, c’est confirmé !
On s’en doutait ! Le variant Omicron apparaît être vraiment associé à une plus faible morbidité et mortalité (cf. newsletter n°66). Les résultats d’enquêtes épidémiologiques de grande envergure provenant d’Afrique du Sud (le premier pays touché par la vague Omicron) viennent d‘être publiés (Lancet, 19 janvier 2022).
Les auteurs ont comparé entre début octobre 2021 et fin novembre 2021 la morbidité rattachée au variant Omicron comparé aux autres variants et en particulier au variant Delta.
- Parmi les 161.328 cas de Covid-19, 29.721 ont été identifiés comme dus à Omicron et 1.412 à d’autres variants. Après ajustements multiples, le variant Omicron était associé à une diminution significative du risque d’hospitalisation : 2,4% vs 12,8% (OR=0,2, IC95%[0,1-0,3]).
- Parmi les patients hospitalisés, il y avait deux fois moins de formes sévères pour le variant Omicron (résultat non significatif) : 21% vs 40% (aOR=0,7, IC95%[0,3-1,4]. Comparé au variant Delta (N=792) il y avait significativement moins de formes sévères : 23,4% vs 62,5% (aOR=0,3, IC95%[0,2-0,5]).
Les auteurs ont interprété ces résultats comme étant surtout la conséquence d’une immunité naturelle collective acquise par la population sud-africaine, en constatant le très haut taux de réinfections avec l’Omicron et sachant que la population de l’Afrique du Sud est globalement peu vaccinée.
Le caractère intrinsèque d’une plus faible dangerosité de ce variant n’est pas non plus rejeté par les auteurs, et ils font l’hypothèse que ces deux déterminants expliquent le plus faible impact hospitalier de la vague Omicron.
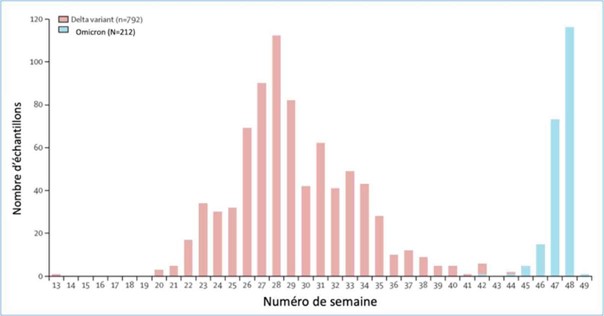
Évolution des variants parmi les patients hospitalisés : barres roses = variant Delta, barres bleues = variant Omicron. On constate un très rapide changement en faveur du variant Omicron !
Parmi les patients les plus graves, l’Omicron est-il différent ?
Un vaste registre français nous fait connaître un peu mieux les patients victimes du variant Omicron qui développent la forme sévère puisque admis en réanimation.
REALITY est un registre prospectif de tous les patients Covid-19+ admis en réanimation dans les 39 hôpitaux de l’Assistance Publique – Hôpitaux de Paris. La période d’inclusion s’étendait du 1er décembre 2021 au 18 janvier 2022. 400 patients Delta ont été comparés à 229 patients infectés avec le variant Omicron (medRxiv non encore reviewé, 28 janvier 2022).
- Le variant Omicron représentait globalement près d’un tiers des patients hospitalisés en réanimation durant cette période, et près de la moitié au 18 janvier 2022.
- Parmi les patients hospitalisés Covid-19+, le risque d’être hospitalisé en réanimation était significativement plus faible avec l’Omicron qu’avec le Delta (9,3% vs 25,8%, réduction relative du risque de 64%).
- Les patients en réanimation et infectés avec le variant Omicron avaient significativement moins de formes pulmonaires (67% vs 95%), étaient davantage vaccinés (avec 3 doses : 26% vs 11%), plus immunodéprimés (34% vs 15%) et bénéficiaient moins de ventilation invasive (41% vs 51%).
- La mortalité ne différait pas significativement même après ajustement : 20% vs 28% pour le Delta (aHR=1,43 ; IC95%[0,89-2,29].
Bon, on confirme que lorsque que l’on est infecté par l’Omicron :
- on va moins en réanimation,
- mais une fois qu’on y est admis, les choses ne diffèrent pas fondamentalement.
Un biais souligné par les auteurs, et qui peut expliquer des différences observées, est la difficile séparation entre les patients «Omicron» admis pour la maladie Covid-19 et les patients admis pour une autre décompensation mais avec une PCR positive et donc catégorisés «Omicron». Compte-tenu du taux d’incidence actuel de la pandémie «Omicron», cette situation est de plus en plus fréquente et crée de facto une hétérogénéité chez les patients inclus dans le groupe Omicron.
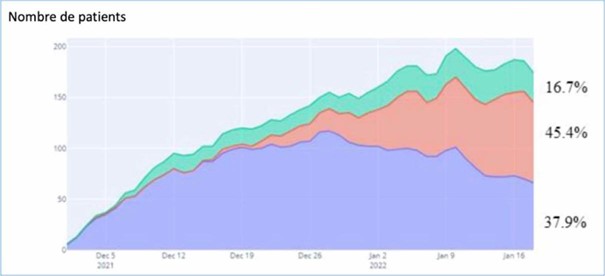
Nombre de patients hospitalisés en réanimation des hôpitaux de l’Assistance Publique - Hôpitaux de Paris pour Covid-19 sévère en fonction du variant (violet = variant Delta, rose = variant Omicron, vert = variants indéterminés).
VACCINS
Le vaccin chez les adolescents : quels résultats ?
La vaccination systématique des personnes sans facteurs de risque est un sujet controversé et très actuel. En particulier la vaccination des enfants.
Si le profil de sécurité des vaccins chez les enfants semble bien établi (cf. newsletter n°46), le bénéfice individuel reste largement discuté. Dans ce travail, les auteurs ont voulu connaître le bénéfice pour les adolescents (12-18 ans) vaccinés avec le vaccin Pfizer-BioNTech® (deux doses) lors de l’épidémie due au variant Delta aux États-Unis.
Cette étude de cohorte cas-témoins prospective a inclus :
- 445 cas d’adolescents hospitalisés pour Covid-19 symptomatiques (groupe cas),
- et deux groupes témoins : un avec des adolescents ayant un syndrome grippal et un test PCR négatif (N=383) et un autre qui n’avait aucune symptomatologie Covid-19, avec ou sans PCR (N=394).
- L’étude était multicentrique et a englobé 31 hôpitaux dans 23 États des États-Unis (NEJM, 12 janvier 2022).
- Les critères d’efficacité de la vaccination étaient établis en comparant les taux de vaccination, les hospitalisations pour Covid-19 et les passages en réanimation (formes sévères).
- Globalement, il y avait 4% de patients vaccinés dans le groupe cas et 36% dans les deux groupes contrôles.
- L’efficacité de la vaccination a été estimée à 94% (IC95%[90-96]) concernant l’hospitalisation due à la Covid-19 et de 98% (IC95%[93- 99]) concernant les formes graves nécessitant la réanimation.
- Les 7 décès de cette cohorte ont été constatés chez des adolescents non vaccinés.
Cette étude montre clairement que la vaccination a une efficacité importante chez ce groupe de patients dont les hospitalisations avaient clairement augmenté aux États-Unis. On attend de voir avec le variant Omicron !
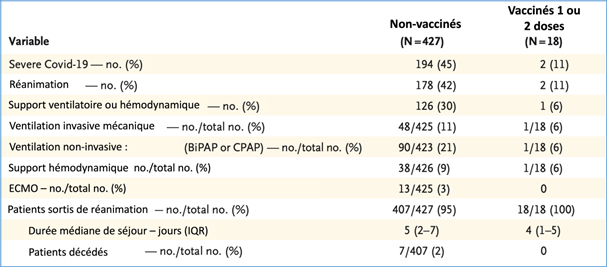
Comparaison de la morbidité hospitalière en fonction du statut vaccinal d’adolescents (12-18 ans) de la cohorte.
La troisième dose : quelle efficacité sur le variant Omicron ?
Nous avons vu que la dose «booster» ou dose de rappel (ou encore troisième dose) était associée à une augmentation importante des anticorps anti-protéine S et que ces anticorps étaient efficaces in vitro sur le variant Omicron (cf. newsletter n°66).
Mais qu’en est-il dans la vraie vie ? C’est le sujet de l’étude réalisée aux États-Unis en comparant des patients infectés par le variant Omicron (N=13.098), le variant Delta (N=10.293) et 46.764 cas contrôle en fonction du statut vaccinal (vaccin ARNm).
Le critère d’évaluation était la survenue de la Covid-19 symptomatique (JAMA, 21 janvier 2022). Les patients étaient stratifiés ainsi : ayant reçu 0 dose de vaccin, deux doses (vaccination incomplète) ou 3 doses avec un recul de plus de 14 jours.
Tout d’abord, le suivi des patients vaccinés deux doses versus non vaccinés montraient la progressive inefficacité des deux doses contre le variant Omicron (au bout de 6 mois) alors que cette vaccination «incomplète» était toujours efficace contre le variant Delta.
Globalement, la probabilité (après ajustement) de survenue de la maladie lorsqu’on était vacciné avec 3 doses versus non vacciné était réduite des deux-tiers (aOR=0,33 ; IC95%[0,31-0,35]) pour le variant Omicron et d’un facteur 15 (aOR=0,065 ; IC95%[0,059-0,071]) pour le variant Delta.
Lorsque l’on compare avec les patients incomplètement vaccinés, la probabilité diminuait d’un facteur 3 pour le variant Omicron et d’un facteur 6 pour le variant Delta. La troisième dose protège bien de la forme symptomatique de la Covid-19 !
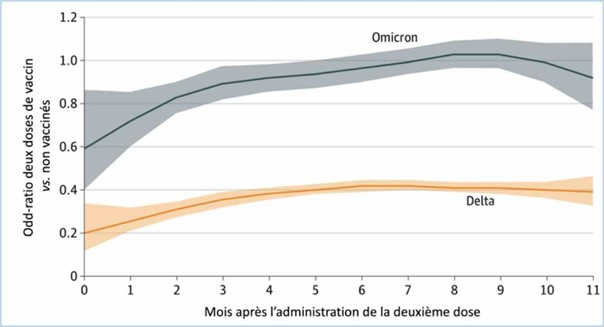
Évolution de l’odds-ratio (OR) pour la probabilité de développer un Covid-19 symptomatique entre les patients partiellement vaccinés (deux doses) et les patients non vaccinés (trait bleu pour le variant Omicron, trait rouge pour le variant Delta).
On remarque que l’OR tend vers 1 après 6 mois pour le variant Omicron ce qui signifie que cette vaccination est totalement inefficace (même probabilité d’attraper la maladie en étant vacciné ou non) alors que ces deux doses sont encore efficaces pour le variant Delta avec une efficacité d’environ 60% à 6 mois (l’OR tend vers 0,40).
CLINIQUE
Covid-long : enfin des marqueurs biologiques ?
Le Covid-long, ensemble de symptômes polymorphes qui affecte une partie des malades plusieurs mois après la survenue de la Covid-19, est très discuté. À côté de praticiens qui le nient en le rapprochant d’une pathologie psychiatrique post-traumatique, il existe des médecins et biologistes cherchant un rationnel clinico-biologique permettant de le caractériser.
On avait déjà vu qu’il persistait des marqueurs inflammatoires à des taux élevés en cas de Covid-long (cf. newsletter n°54). Une équipe de biologistes fondamentalistes a voulu déterminer s’il existait un profil biologique précoce permettant de caractériser le Covid-long (Cell, pre-proof ; 25 janvier 2022).
En suivant une cohorte de 309 malades de la Covid-19 pendant plus de trois mois, ces chercheurs ont pu déterminer grâce à des analyses systématiques des caractéristiques cliniques et biologiques (protéomique et métabolomique) prédictives d’une entrée dans ce Covid-long.
Il y avait 5 éléments précoces (au moment du diagnostic) statistiquement associés à la présence d’un COVID long :
- la présence d’un diabète de type 2,
- la présence d’ARN viral SARS-CoV-2 dans le sang,
- une réactivation du virus EBV (Epstein-Barr Virus) latent,
- des autoanticorps de deux types :
- anti -TNFalpha2 ;
- et des facteurs antinucléaires retrouvés dans le lupus érythémateux disséminé.
Ces observations font réfléchir à une participation d’autoanticorps dans la pérennisation de la maladie, en mettant en évidence une analogie avec une maladie auto-immune déjà évoquée par d’autres chercheurs (newsletter n°49).
[Merci au Dr Axel Ellrodt]