Examens réalisés durant l’hospitalisation
Pendant l’hospitalisation, un bilan diagnostique est réalisé pour exclure un accident ischémique transitoire aigu (AIT), hypothèse évoquée en raison de la nature transitoire des troubles focaux.
Un angio-scanner des vaisseaux intracrâniens et extracrâniens est réalisé. Il montre un calibre et un trajet vasculaires réguliers, sans sténose, dissection ou malformation vasculaire évidente.
Un échocardiogramme transthoracique avec test aux microbulles est ensuite réalisé, excluant les shunts droite-gauche ou les anomalies interauriculaires évidentes. Une surveillance ECG prolongée confirme un rythme sinusal stable, sans arythmie ni pause significative.
Compte tenu de ces résultats, l’hypothèse d’un AIT est jugée peu probable.
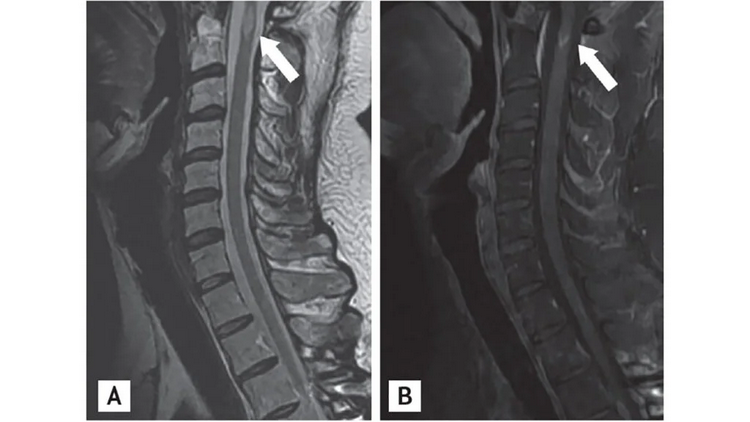
La patiente est donc transférée en neurologie. Une IRM cérébrale et médullaire avec injection de gadolinium met en évidence plusieurs lésions hyperintenses en T2/FLAIR au niveau périventriculaire, juxtacortical et infratentoriel. Certaines se rehaussent avec le produit de contraste, d'autres non, suggérant une dissémination dans le temps. Une lésion démyélinisante unique est présente au niveau cervical (C3-C4).
Une ponction lombaire révèle la présence de bandes oligoclonales d’IgG intrathécales (absentes dans le sérum).
Selon les critères de McDonald 2017, la patiente remplit les critères suivants :
-
Dissémination dans l’espace (lésions dans ≥2 zones typiques du SNC) ;
-
Dissémination dans le temps (lésions rehaussant et ne rehaussant pas le contraste, plus bandes oligoclonales).
Le diagnostic final est celui d’une sclérose en plaques de forme rémittente-récurrente (SEP-RR).
Traitement et suivi
La jeune patiente commence un traitement de fond par interféron bêta-1a en injection sous-cutanée.
Un accompagnement psychologique et une information sur la maladie sont proposés à la patiente ainsi qu’à ses parents. Suivi en consultation externe :
-
IRM cérébrale et cervicale à 6 et 12 mois ;
-
Évaluation neurologique périodique ;
-
Bilan annuel des effets secondaires du traitement.
Images de lésions de sclérose en plaques au niveau de la moelle épinière, obtenues par radiographie. Credit: Yoon BN, Ha CK, Lee KW, Park SH, Sung JJ. A confusing case of multiple sclerosis and central nervous system graft versus host disease. Korean J Intern Med. 2016;31(5):995-998. doi:10.3904/kjim.2015.065
Points à retenir
- Une nouvelle céphalée associée à des symptômes neurologiques focaux doit faire l'objet d'une investigation, même chez un patient jeune.
- Un AIT doit être exclu par imagerie vasculaire et évaluation cardiologique, surtout en cas de symptômes transitoires.
- La sclérose en plaques peut débuter par des symptômes flous, et un diagnostic précoce est possible avec un bilan diagnostique correct.
- L’IRM avec gadolinium et l’analyse du LCR sont essentielles pour distinguer la SEP d’autres pathologies (AIT, ADEM).
- Un traitement précoce par immunomodulateurs peut modifier significativement l’histoire naturelle de la maladie.