Thérapie et évolution :
La constatation de l'érythème presque circulaire et de son défaut érosif central impose formellement le diagnostic visuel d'une réaction à la piqûre. L'inflammation intense peut correspondre : soit à une réaction toxique-allergique aux protéines biogènes ou aux toxines introduites par la succion de la piqûre, soit à une pyodermite (érysipèle, phlegmon) due à une infection secondaire par des bactéries. Alors que dans le premier cas, le prurit local et la sensation de brûlure sont plutôt caractéristiques, le second cas est lui plutôt caractérisé par une réaction systémique avec fièvre, frissons ainsi qu’un état général de faiblesse. Les réactions allergiques peuvent provoquer des symptômes systémiques.
Les réactions violentes aux piqûres d'insectes dans nos régions sont le plus souvent causées par des taons, des moucherons et des moucherons piqueurs. Contrairement aux piqûres d'abeilles ou de guêpes - qui provoquent elles une douleur intense immédiate et une réaction locale urticaire ou urticaire disséminée - l'inflammation et l'infiltrat commencent souvent de manière prolongée, du moins lorsque l'insecte piqueur s'est déjà envolé. Les causes peuvent-être non seulement neurologiques et anticoagulantes (point de ponction hémorragique), mais aussi les protéines à effet anesthésique local.
La tique aspire du sang via son rostre. Cependant, si elle est infectée par des borrélies, ces bactéries gram-négatives peuvent se propager de manière centrifuge à travers les fentes lymphatiques dermiques. La tique héberge les borrélies dans son intestin, mais la transmission se fait par la salive lors de l'acte de succion. La tique doit sucer pendant plusieurs heures pour que les borrélies soient transmises.
Si une petite rougeur correspond la plupart du temps à une réaction de piqûre inoffensive, l'"érythème migrant" est l'expression de l'infection au spirochète Borrelia.
Les définitions variables de la rousseur migratoire avec un diamètre d'érythème de 3 à 5 cm, peuvent être indicatifs, mais ne peuvent toutefois pas donner de certitude à 100 %. L'observation typique est la rougeur marginale solitaire avec décoloration centrale qui donne à l'ensemble un aspect discoïde, mais ce n'est pas non plus un critère totalement fiable.
Les lésions peuvent également prendre une forme ovale, polycyclique ou striée. Des lésions inflammatoires infiltrées rouges foncées peuvent se développer. Plus rarement, des foyers d'ECM multiloculaires (érythème migrant saltans) apparaissent. Enfin, l'infection cutanée au spirochète Borrelia peut également être inapparente.
Une anamnèse précise dans le temps est très importante, car l'ECM suit la piqûre de la tique avec un délai de 3 jours à plusieurs semaines (Période d'incubation de 3 à 30 jours, médiane 7 à 10 jours), soit beaucoup plus tard qu'une réaction cutanée ordinaire à une piqûre. Dans certains cas, les patients peuvent se souvenir d'une tique insérée dans la peau, ce qui est inhabituel pour toutes les autres attaques d'arthropodes.
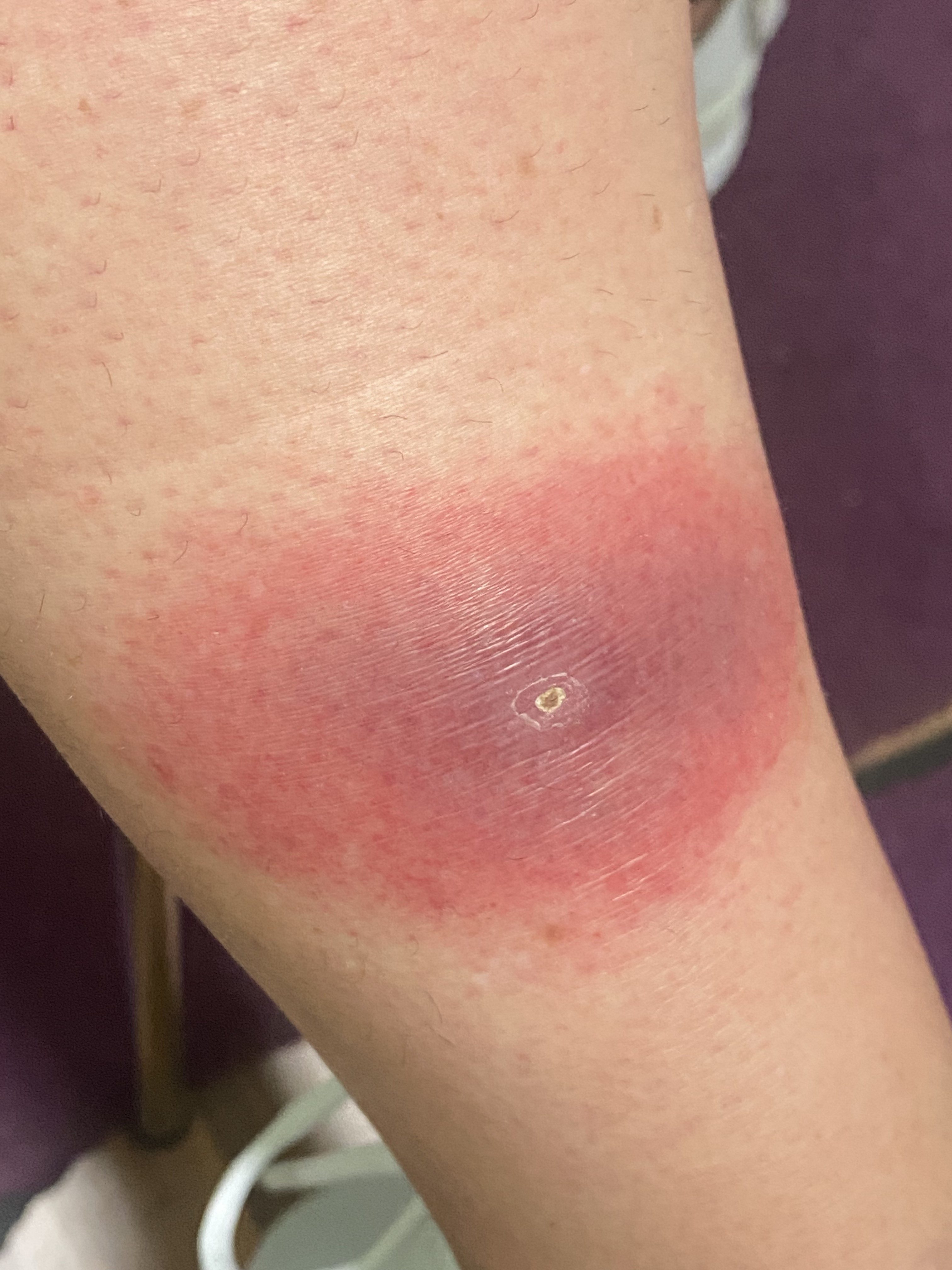
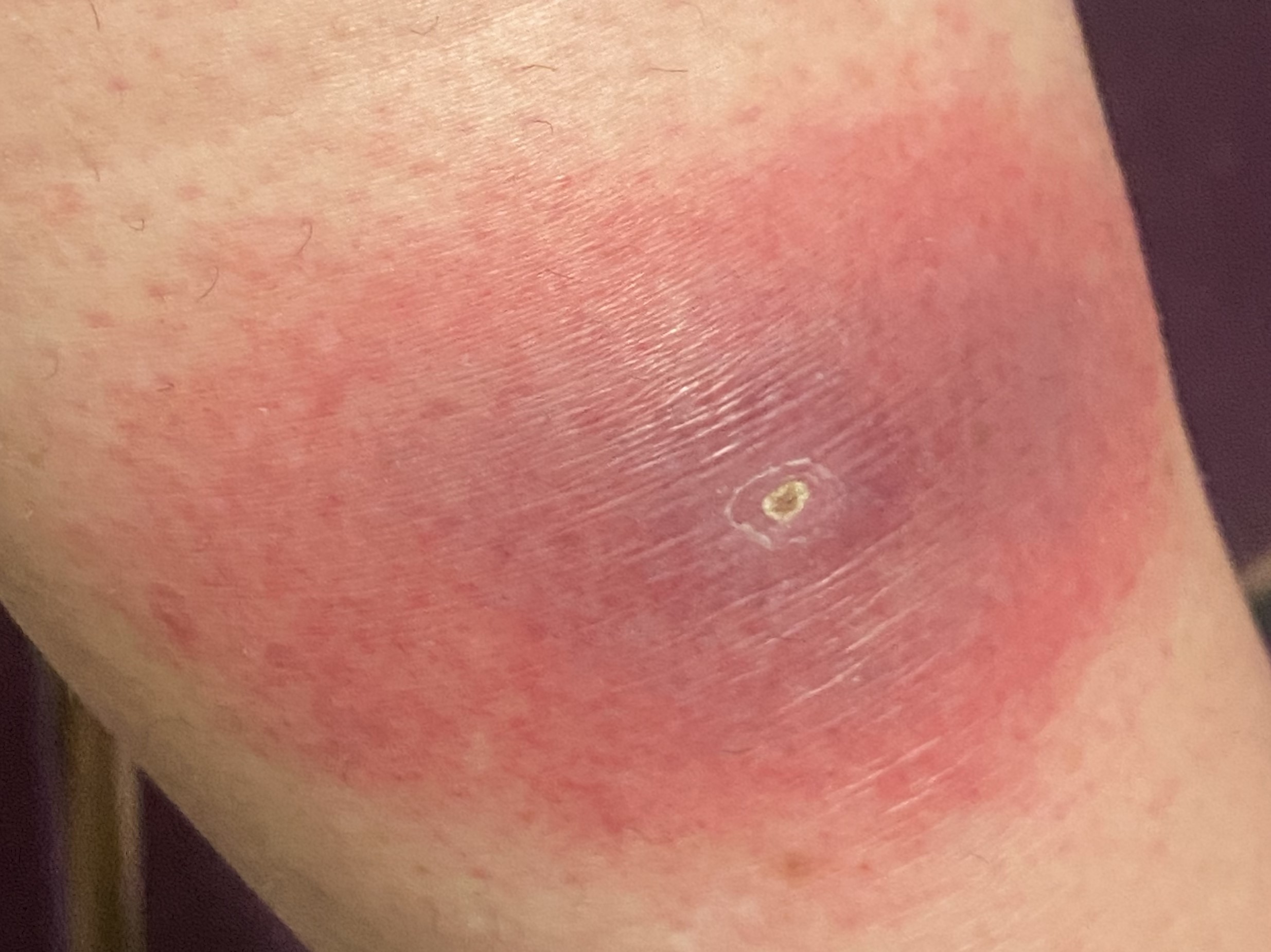
Dans le cas présent, sur la base de la photographie de la piqûre de tique fournie ultérieurement par la patiente (image. 2), de l'évolution dans le temps et de l'inefficacité totale de l'antibiose au Clindamycine, le diagnostic d'un érythème chronique migrant intensément inflammatoire a pu être posé. Ce diagnostic a pu être vérifié par la sérologie de Borrelia, bien que la première prise de sang se trouvait encore en marge de la fenêtre diagnostique et n'a donné des résultats plus clairs que par la suite (Tableau 1).
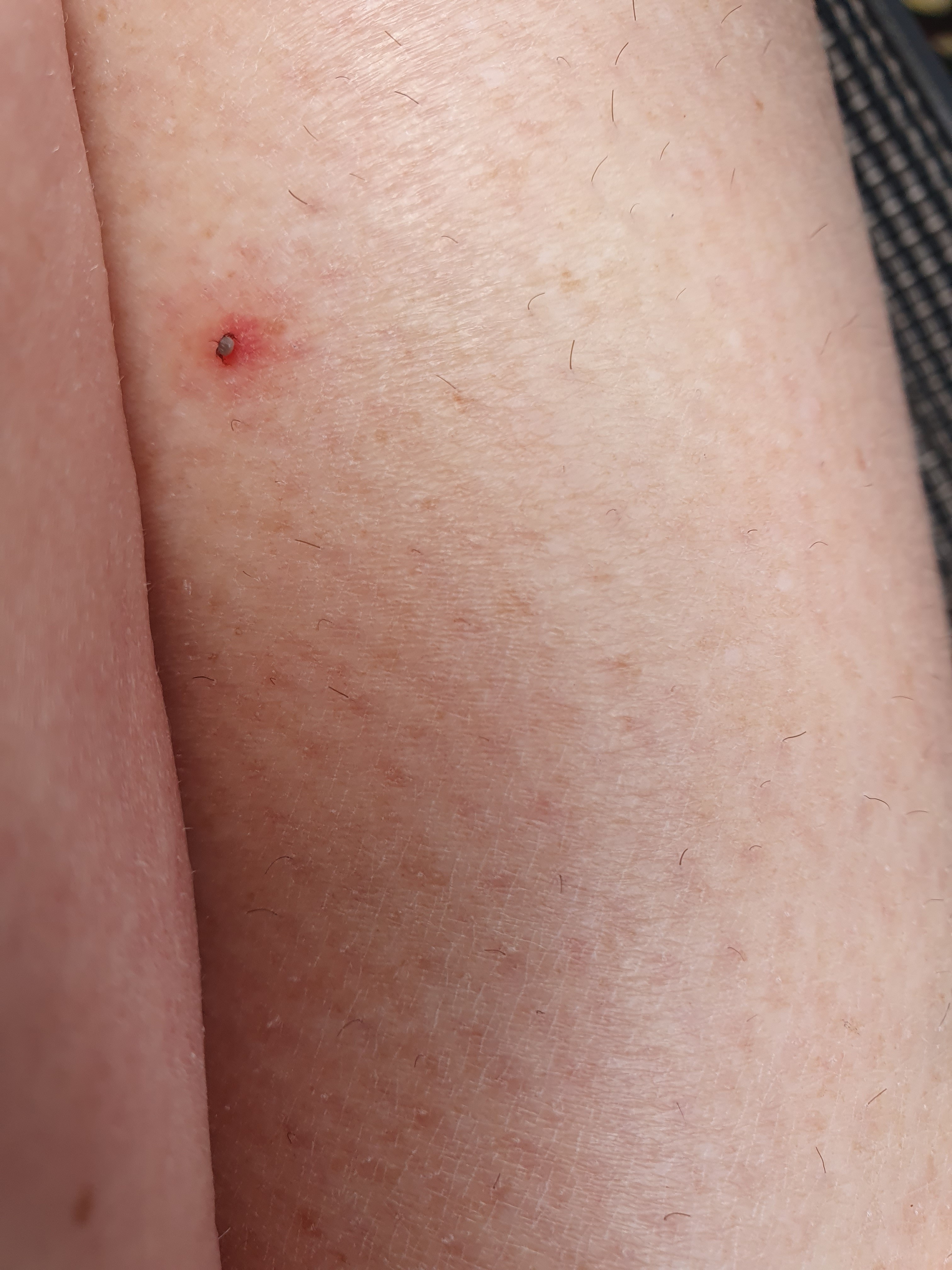
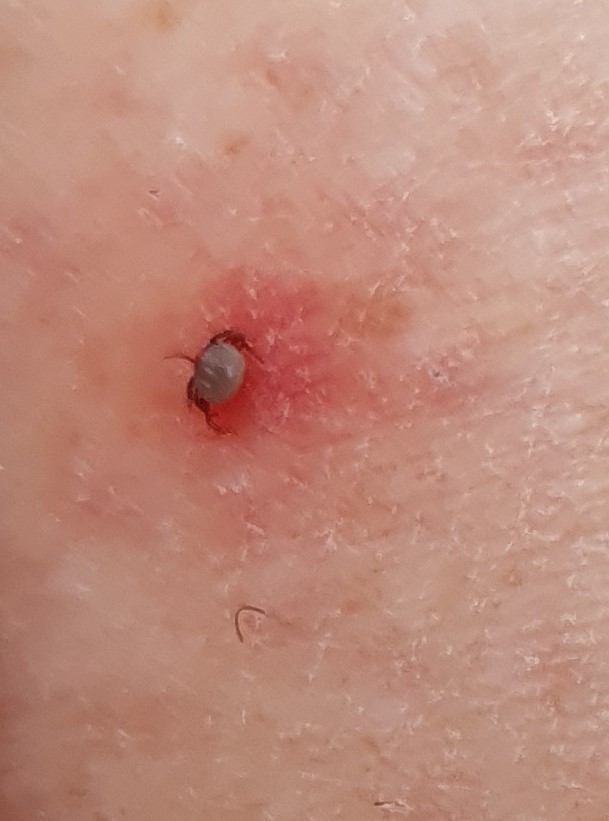

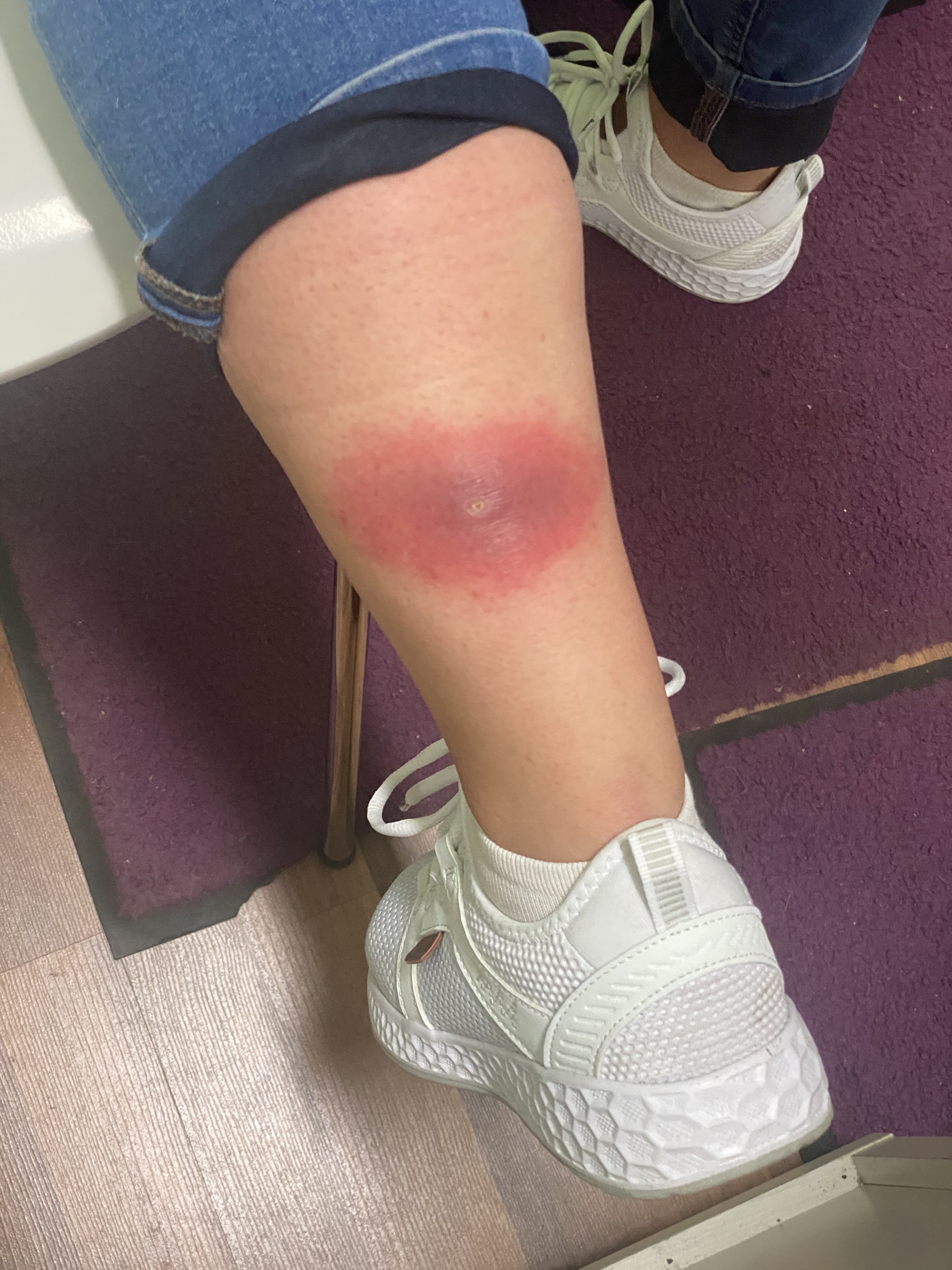
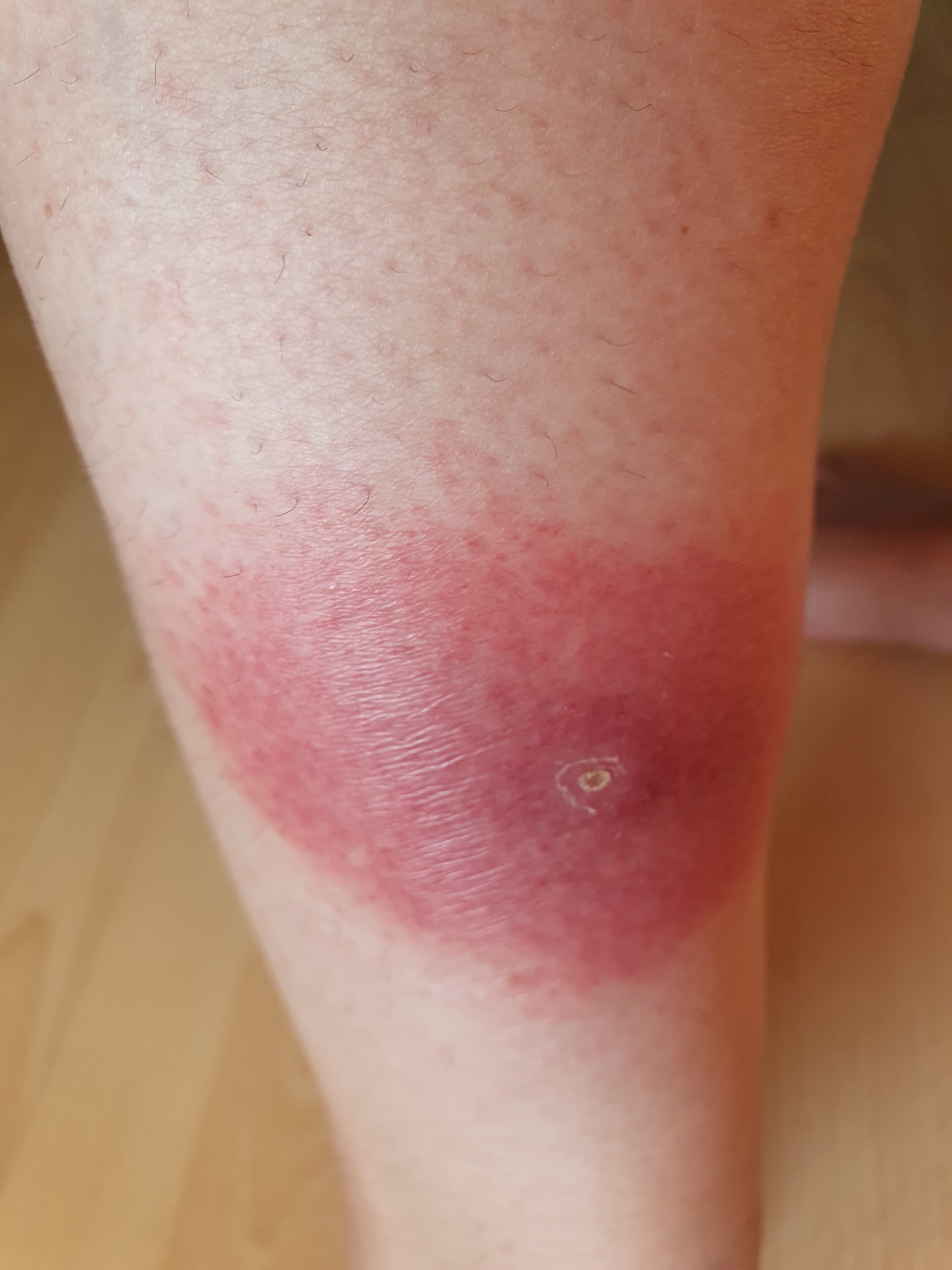
Image 2 : Tique en train de sucer le sang au niveau de la jambe. La rougeur inflammatoire de la zone environnante correspond à la réaction d'abord générale à la piqûre (photo prise par la patiente quelques jours avant le début de l'érythème chronique migrant).
En général, la sérologie est un outil diagnostique qui soutient le diagnostic clinique. Il n'existe pas de test individuel optimal pour la détection des anticorps. C'est pourquoi le sérodiagnostic suit le principe du diagnostic par étapes. Pour la première étape, l'ELISA ou des méthodes comparables sont recommandées. En cas de résultats positifs ou à la limite à cette étape 1, un immunoblot est effectué comme test de confirmation pour l'étape 2. L'érythème chronique migrant, tout comme le lymphome cutané à spirochètes, représente le stade localisé précoce de la borréliose. Le Tableau 2 donne un aperçu des autres stades de la borréliose.
Tableau 2: Aperçu des manifestations de la borréliose en fonction du stade de la maladie. Alors que les stades précoces peuvent se manifester en quelques jours ou semaines, les stades tardifs ne se manifestent parfois que des années après (Source : Guide RKI).
| Stade | Manifestations cutanée | Manifestations neurologique | Autres manifestations |
|---|---|---|---|
| Focalisation précoce |
Érythème migrant ; Lymphocytome de Borrelia |
||
| Dissémination précoce |
érythème migrant multiples ; lymphocytome de Borrelia multiples |
neuroborréliose précoce (méningite lymphocytaire, méningoradiculite, parésie des nerfs crâniens) |
cardite de Lyme ; arthrite de Lyme précoce (fugace) ; rare atteinte oculaire |
| Tardif | acrodermatite chronique atrophiante (ACA) | neuroborréliose tardive (encéphalomyélite ; vascularite cérébrale, neuropathie périphérique associée à l'ACA) | arthrite chronique de Lyme (mon-oligoarthrite) |
Le traitement de premier choix est la Doxycycline p.o. à 200mg/d pendant 14 à 21 jours. Les alternatives thérapeutiques sont l'Amoxicilline ou le Cerfuroximaxétil. Les alternatives intraveineuses sont la Ceftriaxone, le Céfuroxime ou la Pénicilline G, qui sont toutefois plutôt utilisés pour les stades avancés de la borréliose.
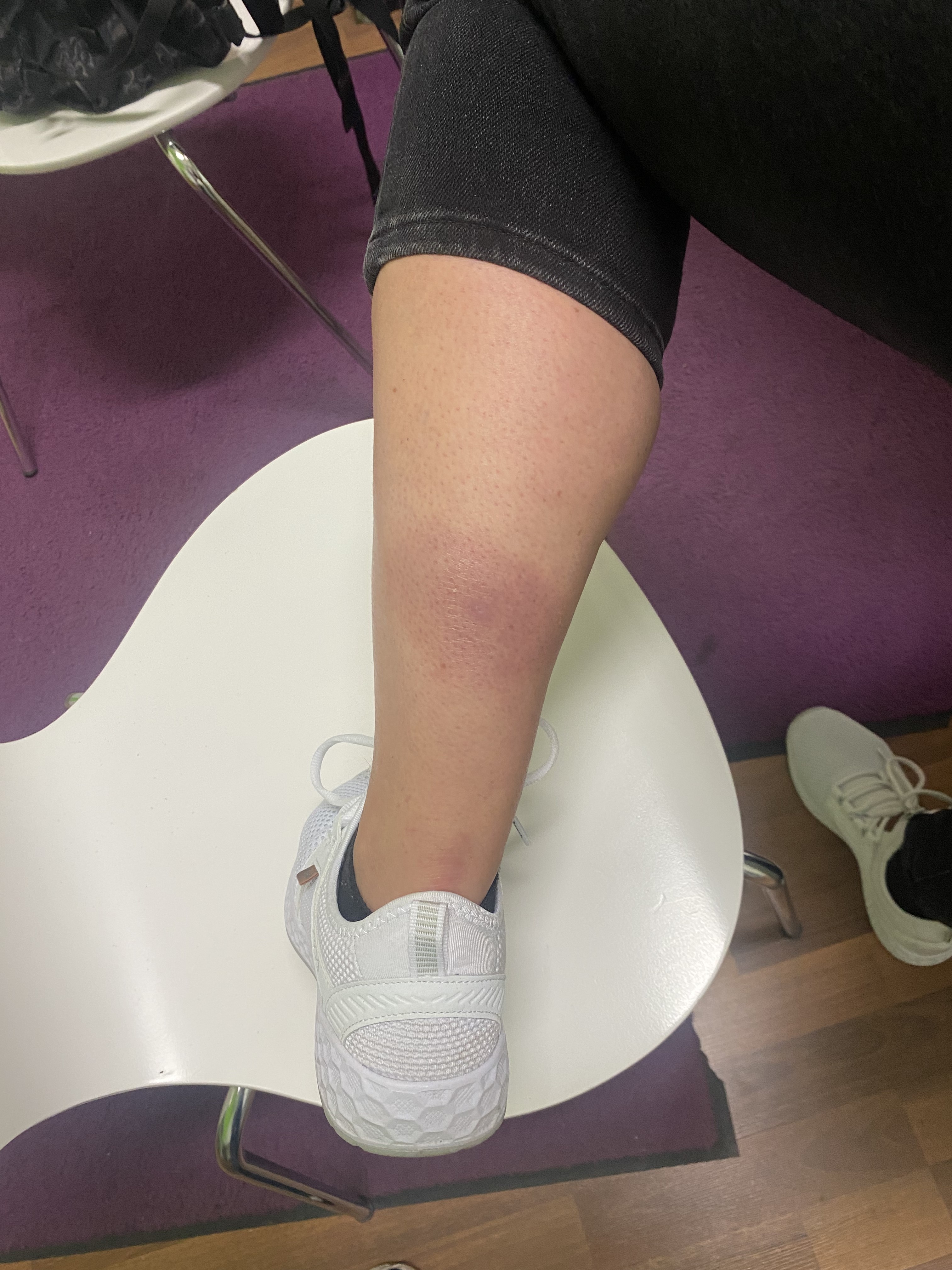
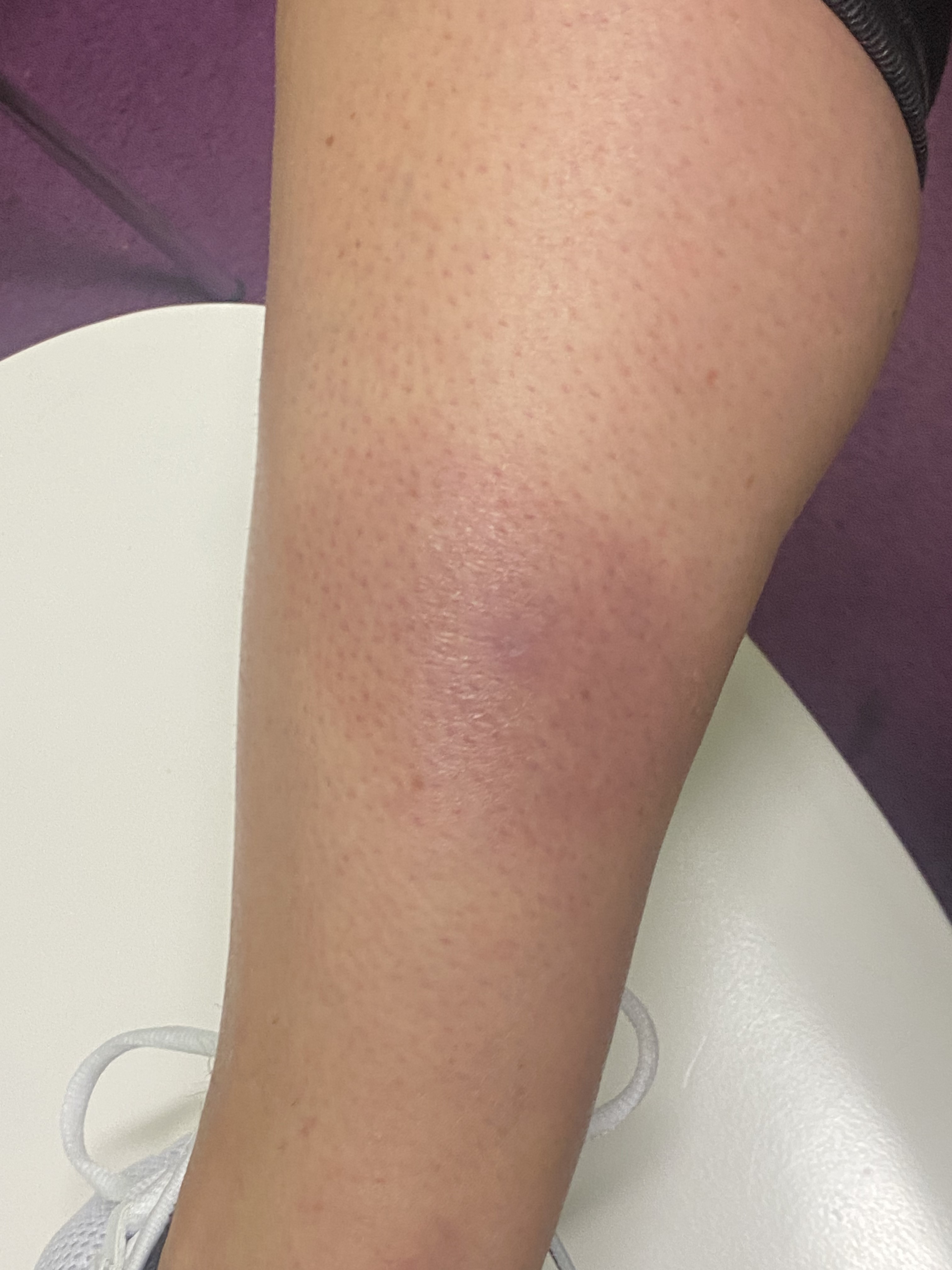
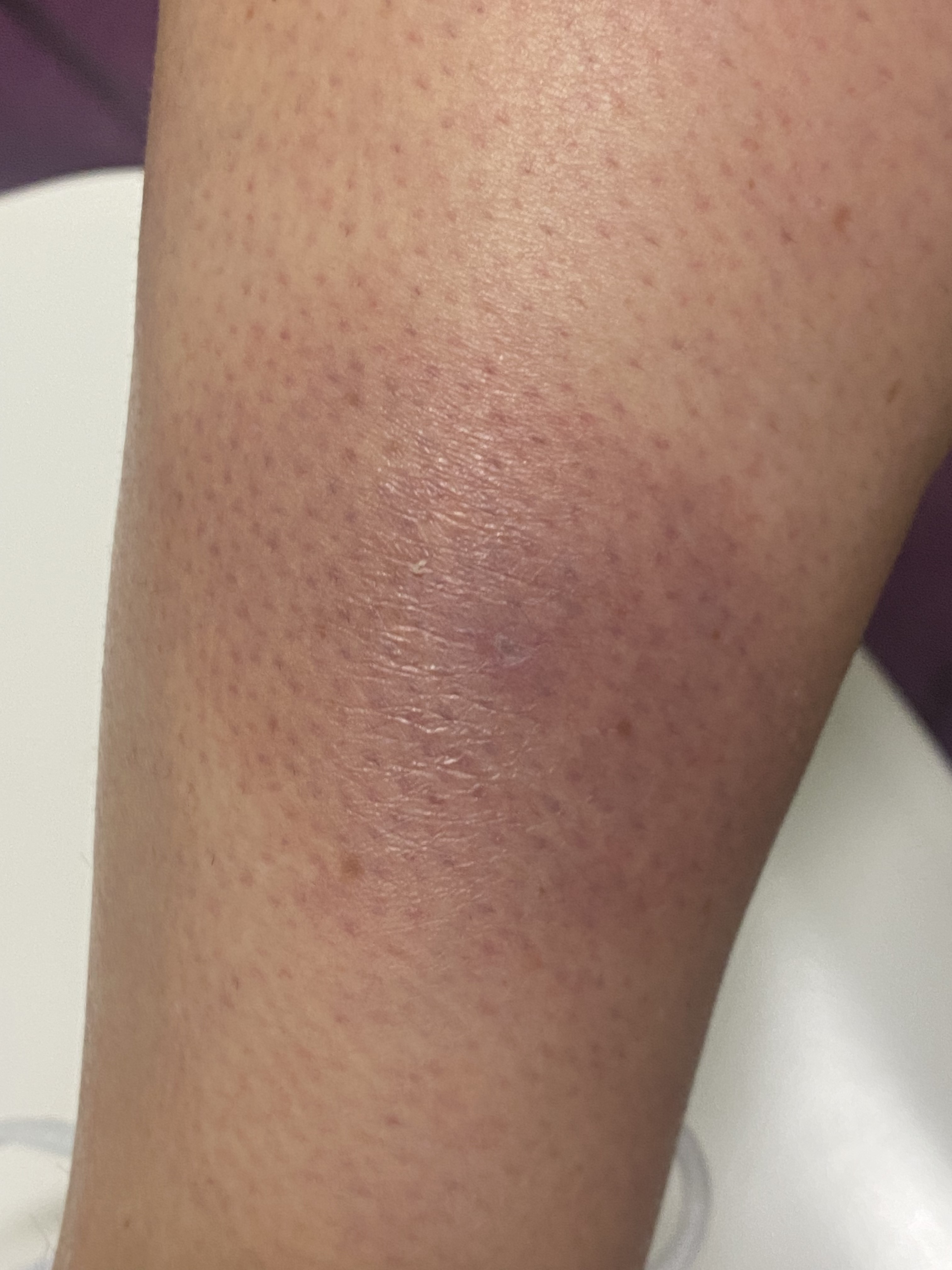
Dans le cas présent, le traitement standard par Doxycycline 200mg p.o. a été interrompu par la patiente au bout de 4 jours en raison d'une intolérance gastro-intestinale. À sa demande, le traitement a été suspendu pendant 10 jours afin qu'elle puisse se reposer et profiter de vacances qu'elle avait déjà planifiées. Au bout de quatre semaines environ et alors que l'état de la peau restait inchangé, on est passé à une antibiothérapie alternative avec Cerfuroxim 500 1-1/d p.o. pour une dorée de 2 semaines. L'inflammation de la peau s'est nettement atténuée au bout d'une semaine et la guérison a été presque complète au bout de 3 semaines (image 3).
a
b
c
Image 3 : Résultat cutané après 2 semaines d'antibiothérapie par doxycycline 200 mg/d p.o. (a,b). L'infiltration auparavant nette a diminué, une hyperpigmentation post-inflammatoire est encore visible (c).
L'érythème chronique migrant exige toujours une évaluation diagnostique différentielle. Comme mentionné ci-dessus, une réaction à une piqûre d'insecte se produit sans intervalle libre (image 4).

a

b
Image 4 : Patiente de 32 ans après une piqûre de guêpe dans la cuisse (a). L'érythème est urticarien, c'est-à-dire qu'il est en relief à la manière d'un bouquet ; il est en outre la conséquence directe de la piqûre d'hyménoptère (b).
La tinea corporis se manifeste par des plaques érythrosquameuses avec une desquamation marginale et une atrophie centrale, souvent accompagnée d'une constriction de lésions satellites (image 5).

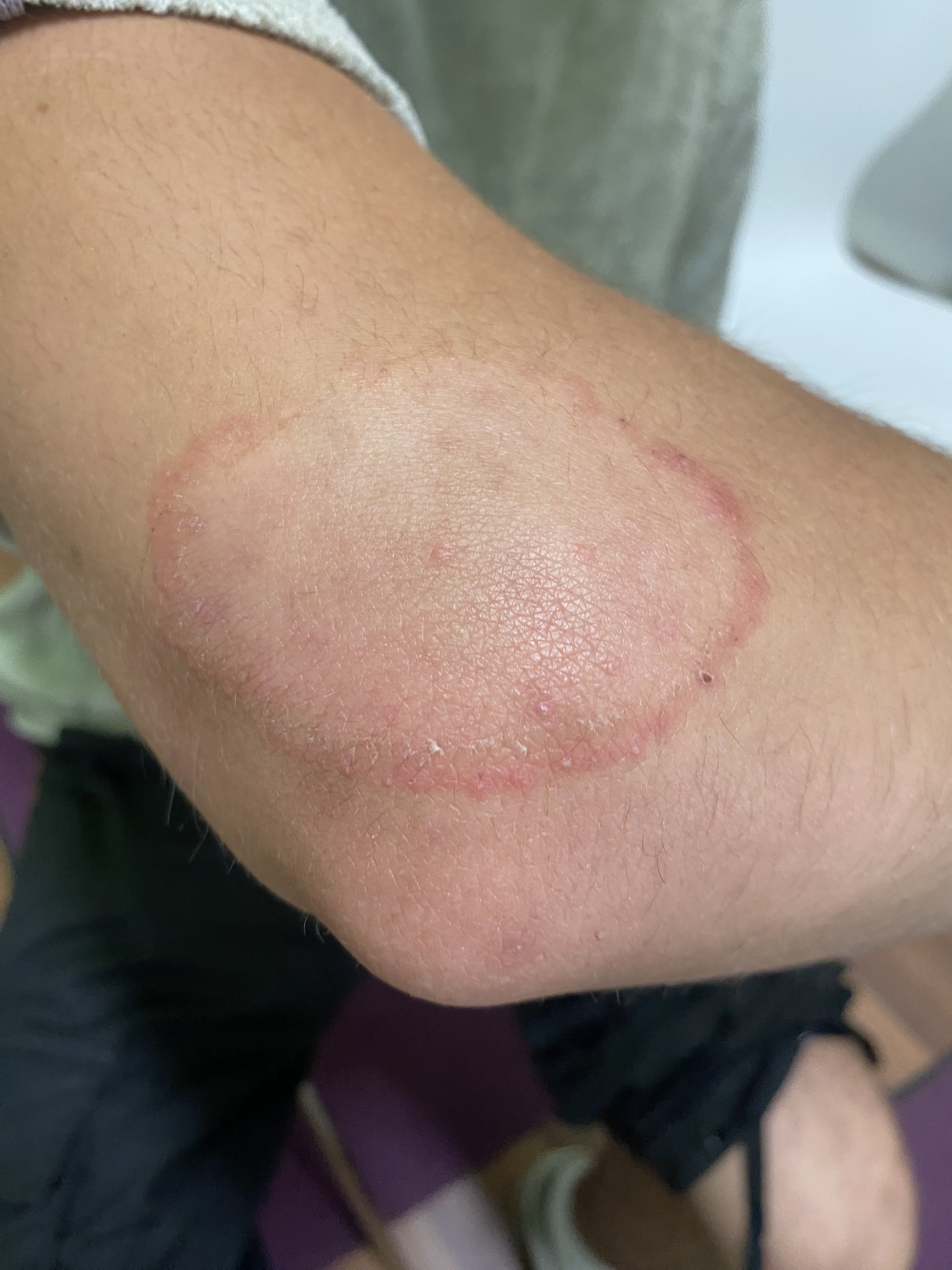
Image 5 : Étudiant de 19 ans présentant une tinea corporis due à Trichophyton benhamiae ("champignon du cobaye"). Les caractéristiques sont la desquamation due à la participation épidermique et la morphologie en anneau.
L'érysipèle ("Feu de Saint-Antoine") présente des extensions en forme de langue et il est souvent possible d'identifier des lésions mineures. La réaction fixe aux médicaments se manifeste généralement par plusieurs lésions rouge violacées et il existe une corrélation anamnestique évidente.
Enfin, le granulome annulaire se caractérise par des lésions sous-cutanées en forme d'anneau. Chez les enfants, l'érythème infectieux peut se manifester par des lésions multiples avec atteinte du visage et une infection par le parvovirus B19 peut être confirmée en laboratoire. Le granulome annulaire est une inflammation granulomateuse nécrobiotique autolimitée de la peau, asymptomatique, avec des papules ou des plaques de couleur chair aux contours souvent annulaires. Il est souvent associé au diabète sucré (image 6).
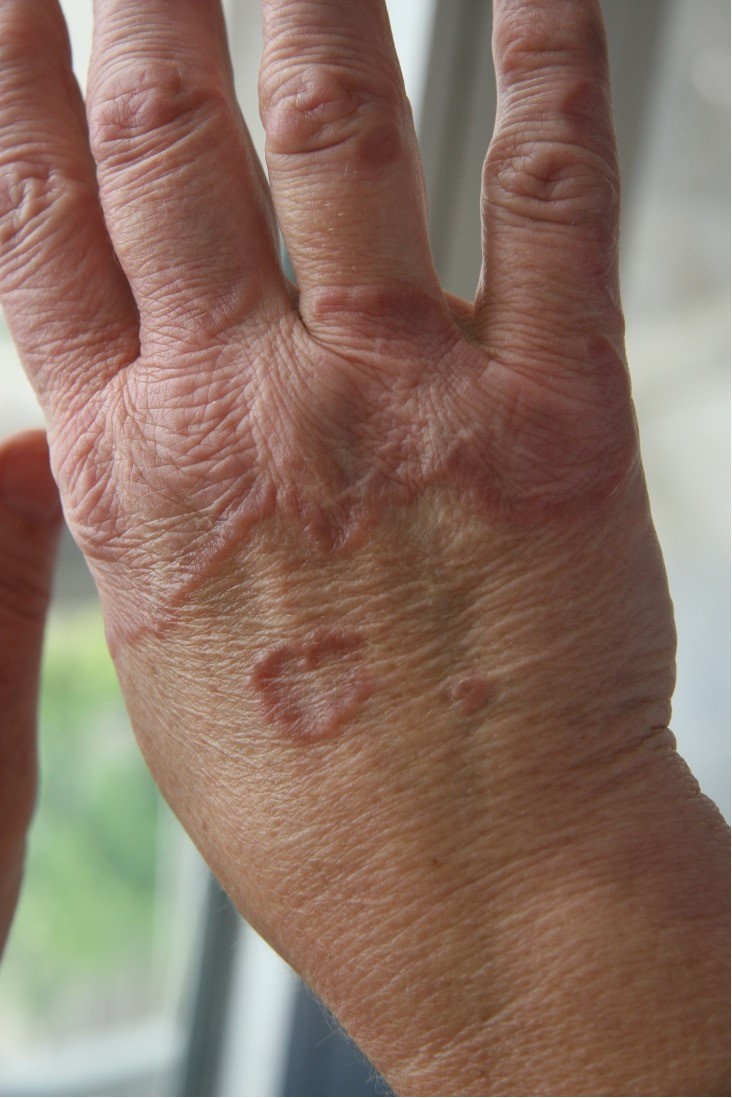

Image 6 : Granulome annulaire chez une patiente de 51 ans atteinte de diabète de type 1
La question de savoir si la borréliose de Lyme pouvait être transmise par les moustiques en Allemagne a longtemps fait l'objet de discussions controversées. Des cas isolés d'érythème migrant transmis par des piqûres de moustiques ont bien été observés. Des études menées au Centre de recherche sur le climat de l'Université Goethe de Francfort sur 3 600 moustiques provenant de 42 sites allemands ont révélé la présence de gènes de borrélies dans la salive des insectes. Des méthodes de biologie moléculaire complexes ont permis d'identifier les gènes des principales espèces pathogènes de Borrelia en Allemagne : Borrelia afzelii, Borrelia bavariensis et Borrelia garnis. Néanmoins, le risque réel est extrêmement faible, probablement parce que la durée de succion des moustiques est assez courte. De plus, même après une piqûre de tique, seules 1,5% à 6% des personnes infectées développent la maladie, car le système immunitaire humain parvient généralement à repousser efficacement l'agent pathogène. (Source : Les moustiques indigènes Santé peuvent transmettre la borréliose, Santé Spiegel , 24.03.2016).
L'évaluation du risque en fonction des zones d'endémie a perdu de son importance en Allemagne, car la recherche systématique de tiques porteuses d'agents pathogènes de la FSME et de la borréliose progresse dans tout le pays. Les tiques infectées se sont désormais répandues dans le Mecklembourg-Poméranie occidental, jusqu'aux côtes boisées de la mer Baltique et aux dunes. Les causes en sont probablement les étés pluvieux et les hivers chauds.
Conclusion
L'érythème migrant est le stade précoce caractéristique de la borréliose de Lyme, généralement transmise par les tiques. Il se développe de manière centrifuge et en forme de disque autour de l'épicentre de la piqûre de tique. En raison de son aspect très variable, un diagnostic fiable nécessite à la fois l'évaluation du diagnostic visuel et de la sérologie borrélienne en tenant compte de la fenêtre diagnostique.
Parmi les principaux diagnostics différentiels figurent l'érysipèle, la tinea corporis, les réactions aux piqûres d'insectes et l'érythème granulaire. Les tiques infectées sont désormais présentes dans les zones boisées et les prairies de toute l'Allemagne. Pour éviter une évolution chronique avec des symptômes cutanés, rhumatismaux, cardinaux et arthritiques parfois irréversibles, il est important d'administrer à temps un traitement antibiotique systémique avec contrôle aérologique de l'efficacité du traitement.