Interprétation des ECG : algorithme ad hoc, urgentiste has been ?
Journal Club n°23<br>Les urgentistes sont débordés. Solution miracle, les algorithmes se chargent d'interpréter les ECG. Mais faut-il croire aux miracles ?
Nous publions ici, avec son accord, le Journal Club que le Pr Nicolas Peschanski * propose à ses étudiant.e.s afin de leur présenter certaines études relatives à sa spécialité. Nous l'en remercions chaleureusement.
Journal Club n°23
Une étude récente suggère qu’un résultat d’électrocardiogramme (ECG) décrit comme «normal» par l’algorithme d’analyse de l’électrocardiographe (ordinateur de l’appareil ECG) dispense l’urgentiste d’interpréter immédiatement le tracé.
Non seulement ce raccourci me semble un peu rapide, mais en outre certaines modifications ECG traduisant une occlusion coronaire peuvent être subtiles… et facilement omises au cours de l’interprétation du tracé, que celle-ci soit «humaine» ou (surtout) informatisée.
En quoi cela est-il important ?
Intéressons-nous donc à cet article récent. Il conclut que si l'algorithme de l’appareil ECG indique que le tracé est «normal», ceci est suffisant. Une interprétation humaine est superflue, l’urgentiste peut donc ménager sa peine et au passage réduire sa charge cognitive.1
Est-ce vraiment une bonne idée ? Je sais que tous ceux qui s’intéressent à la lecture et l’interprétation des ECG en urgence convulsent à la simple évocation du fait que l’ordinateur ferait mieux que l’homme… Mais regardons le plus objectivement possible ce que cette étude a trouvé, et ce que cela implique.
Ordinateur versus médecin
J’aurais dû miser un euro à chaque fois que, lors d’une garde, la conclusion de l’algorithme (que l’on lit en haut à droite pour chaque ECG) me semblait aberrante… Je serais sans doute multimillionnaire. Encore aujourd’hui, je me demande comment cet algorithme a pu conclure, par exemple, à une pneumopathie (si, si, je vous jure, je m’en veux de ne pas avoir conservé de capture d’écran ni de copie de cet ECG).
Mais revenons à l’article en question. Il s'agit d’une étude rétrospective monocentrique portant sur 989 patients adultes, ou plus précisément sur les interprétations d’ECG générées par l’algorithme de l’électrocardiographe. Toutes étaient indiquées comme «normales».
Sur cet échantillon d’ECG «normaux», extraits de plus de 8.300 examens réalisés, les interprétations finales des cardiologues retrouvaient des différences cliniquement significatives dans 6,1% des cas (60/989). Parmi ces 60 cas, un peu plus du tiers ont été hospitalisés.
Les anomalies ECG cliniquement significatives comprenaient :
- des modifications de repolarisation (segment ST et ondes T) dans 75% des cas,
- un tracé compatible avec une ischémie dans 17% des cas,
- une inversion des ondes T dans 10% des cas,
- un intervalle QT prolongé dans 5% des cas.
Aucun de ces 60 patients n’a présenté le critère primaire spécifié, à savoir la nécessité d’un cathétérisme cardiaque en urgence dans les 4 heures suivant l'arrivée aux urgences. Les auteurs concluent donc que l’examen immédiat par le médecin urgentiste d’un ECG interprété comme «normal» par l’algorithme est inutile.
Quiconque connaît certains urgentistes «stars» de l’interprétation ECG en urgence – je pense à Frédéric Lapostolle, Pierre Taboulet ou encore Frédéric Adnet – peut imaginer qu’ils sont tous sur le point de convulser en lisant ce billet. Et qu’ils seraient susceptibles d’y répondre par des commentaires peu avenants...
Si vous me suivez régulièrement sur Twitter ou Facebook, vous avez aussi pu constater que je partage souvent des contenus du Dr Amal Mattu (ECGweekly.com) ou des blogs du Dr Stephen Smith (hqmeded-ecg.blogspot.com).
Tous les deux, comme d’autres (dont votre serviteur), présentent régulièrement de multiples exemples dans lesquels l’algorithme indique «ECG normal» ou «anomalies non-spécifiques du segment ST» et passe à côté :
- d’équivalents de syndrome coronarien aigu avec sus-décalage du segment ST (parfois évidents),
- ou bien des principaux signes de gravité associés à une occlusion coronaire : ondes T amples et symétriques (hyperacute T-waves), complexes de Winter, syndrome de Wellens,
- d’un des critères de Sgarbossa en cas de bloc de branche gauche,
- des sous-décalages du segment ST en précordiales droites qui signent un infarctus postérieur,
- ou simplement des modifications subtiles de l’ECG comme dans les dérivations D1 et aVL en cas d’occlusion de la circonflexe dans le territoire latéral haut.
J’aborde régulièrement dans mes formations ces aspects plus fréquents qu’on ne le croit, et qui correspondent à de véritables occlusions coronaires.
Quoi qu'il en soit... Je prends note des résultats de cette étude et j’apprécie les efforts de mes collègues pour réduire les distractions que pourraient représenter la lecture de tous les ECG faits à l’accueil des urgences. Il est vrai que les formes ECG subtiles de ce qu’on appelle les «équivalents ST+» sont rares. Du moins, c’est ce que l’on croit… car on ne trouve que ce que l’on cherche et on ne cherche que ce que l’on connaît.
Notons enfin qu’il n’existe pas d’étude qui dans ce domaine ait réellement comparé les performances de l’homme et celles de la machine.
Mon opinion ? Je pense que cela reste une mauvaise idée de faire confiance à l’ordinateur pour exclure les occlusions coronaires à la lecture de l’ECG d’un patient présentant une douleur thoracique. Pour gagner du temps, il me semble plus sage d’améliorer le dossier informatique - particulièrement chronophage - plutôt que de nous reposer aveuglément sur des algorithmes pour interpréter les ECG.
Règlement de compte à O.K. Corral
S’il y a un urgentiste dont l’expertise sur l’ECG de l’ischémie coronaire est indiscutable, c’est Stephen Smith. Depuis plus de 20 ans, ce professeur de médecine d’urgence américain étudie la correspondance entre les anomalies ECG et les occlusions constatées à la coronarographie. Smith a acquis une reconnaissance nationale et internationale bien au-delà de sa spécialité, et il enseigne même à d’éminents cardiologues.
Avec son équipe, Stephen Smith s’est fendu d’une lettre en réponse à l’article mentionné ci-dessus.2 Il y affirme, arguments solides à l’appui, qu’en cas d’occlusion coronaire 30 à 50% des aspects ECG ne répondraient pas aux critères classiques du SCA ST+. Or il s'agit de présentations clinico-électrocardiographiques qui peuvent mettre en jeu le pronostic vital, même si certains de ces aspects ECG sont subtils.
D’ailleurs, de tels cas ne doivent pas être si rares car nombre de ces aspects dits «atypiques» sont décrits dans les suppléments des recommandations 2020 de l’European Society of Cardiologie (ESC) concernant le SCA sans sus-décalage du segment ST.3 Je précise qu’aucun urgentiste expert ne participe à la rédaction de ces recommandations.
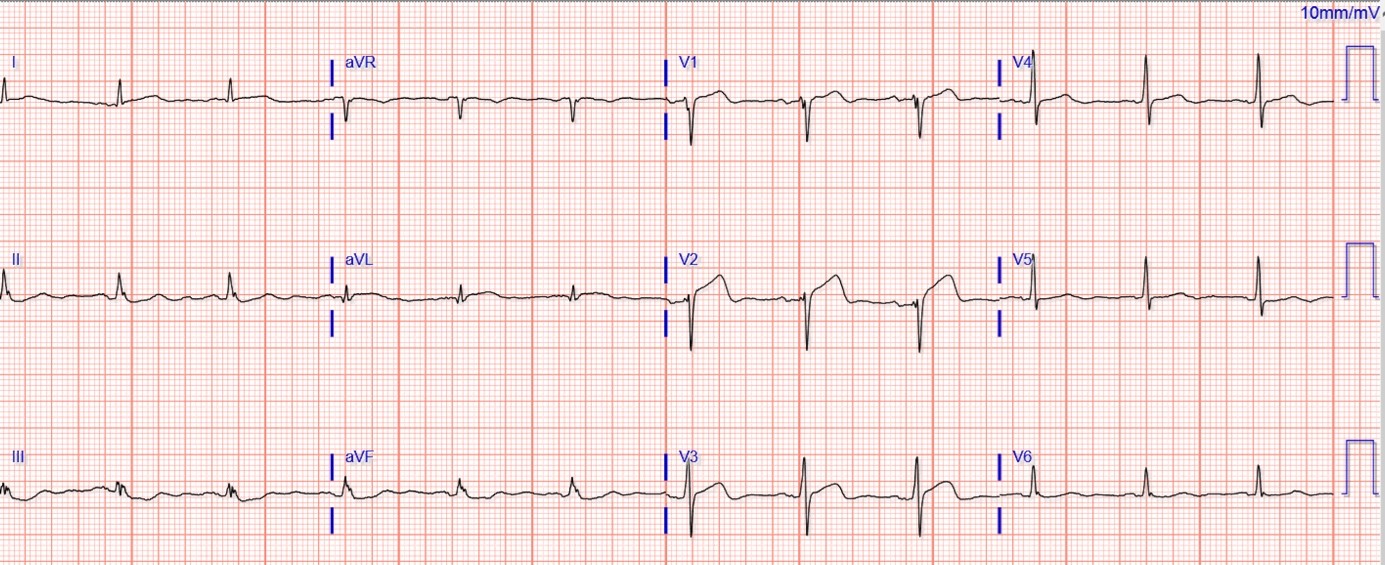
Fig. 1 : ECG interprété comme normal par l’algorithme.
Occlusion de l’artère inter-ventriculaire antérieure dans sa portion médiane révélée par une onde Q en V1-V2, un sus-décalage du ST en V1-V3 associé à une onde U ischémique.
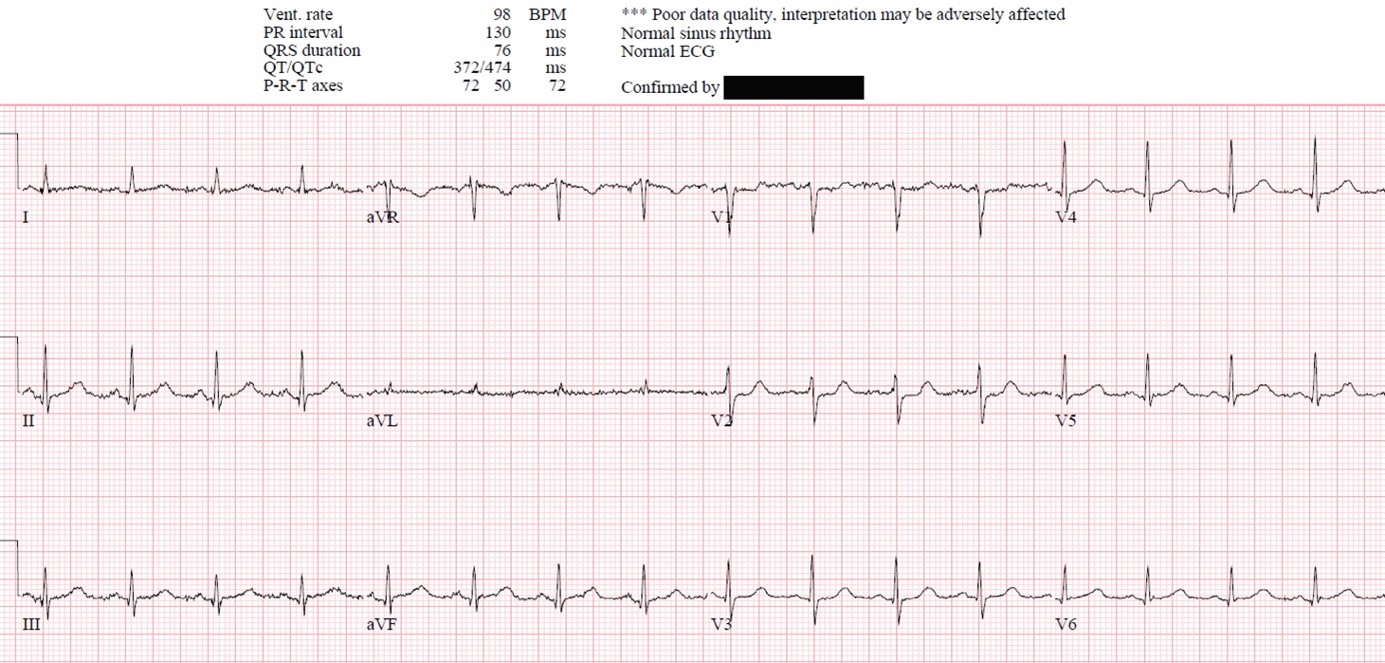
Fig. 2 : ECG interprété comme normal par l’algorithme.
Occlusion distale de l’artère circonflexe révélée par un sous décalage du segment ST en V1-V2 (infarctus postéro-basal).
En effet, il y a matière à porter un regard critique sur cet article, au moins sur sa conclusion. D'abord, parce que les auteurs de l’étude originale ont comparé l’interprétation de l’ordinateur avec l’interprétation de référence faite par des cardiologues, et non des urgentistes (biais d’interprétation). Ensuite, si l’interprétation par l’algorithme informatique atteint une sensibilité de 35% pour l’occlusion coronaire en général, celle par un cardiologue n’est pas beaucoup plus élevée puisqu’elle atteint seulement 49% pour le SCA.
Enfin, les auteurs de la lettre de réponse affirment très justement que le «gold-standard» doit être un diagnostic final d’occlusion basé sur une coronarographie – avec une caractérisation d’une lésion coronaire compatible avec l’aspect ECG et la présentation clinique – et non une interprétation uniquement cardiologique, aussi experte soit-elle.
Ce point est important, car les patients qui ne répondent pas aux critères d’un véritable SCA ST+ mais qui présentent une occlusion ont souvent un infarctus de taille similaire (associé à un moins bon pronostic à 6 mois). Ils nécessitent une reperfusion urgente.
Que déduire de cette étude et de la réplique de Smith (sans Wesson) ?
Depuis que sa «letter» est sortie, je dois avouer que je suis tombé d’accord avec Stephen Smith : les urgentistes ne sont pas cardiologues et ils sont souvent bien mieux placés pour détecter certaines modifications ECG comme par exemple celles associées à une hyperkaliémie ou une intoxication.
Dans cette lettre, Smith et ses collègues mentionnent au moins 30 cas 4 dans lesquels l’algorithme a considéré l’ECG comme étant normal alors que les patients ont présenté une occlusion coronaire confirmée à l’angiographie.
Alors, même si on peut logiquement reconnaître que la densité de travail aux urgences, les sollicitations multiples et variées ainsi que l’épuisement professionnel sont un véritable problème, rien ne prouve que l’interprétation des ECG soit responsable et participe à l’éparpillement cognitif des urgentistes.
Comme mes collègues urgentistes de Minneapolis, je considère que certaines tâches sont essentielles et doivent être prioritairement traitées par mes soins. Je suis entièrement d’accord avec Stephen : l'interprétation de l’ECG mérite toute mon attention. Pour autant, la «rivalité» entre l’homme et la machine est un débat ouvert : l’intelligence artificielle progresse et l’ECG est l’un de ses terrains de jeu.5
Retrouvez tous nos articles sur Twitter, LinkedIn et Facebook.
Vous êtes médecin ?
Pour recevoir une sélection de nos articles ou les commenter, il vous suffit de vous inscrire.
Notes :
1- Winters LJ, Dhillon RK, Pannu GK, et al. Emergent cardiac outcomes in patients with normal electrocardiograms in the emergency department. Am J Emerg Med. 2022 Jan;51:384-387.
2- Bracey A, Meyers HP, Smith SW. Emergency physicians should interpret every triage ECG, including those with a computer interpretation of “normal”. Am J Emerg Med, [in press] https://doi.org/10.1016/j.ajem.2022.03.022.
3- Collet JP, Thiele H, Barbato E, et al. 2020 ESC Guidelines for the management of acute coronary syndromes in patients presenting without persistent ST-segment elevation: supplementary data. Eur Heart J 2020;00,135. doi:10.1093/eurheartj/ehaa575.
4- McLaren J, Grauer K, Smith SW. Over 30 cases of OMI with computer interpretation of "normal.". Dr Smith's ECG Blog; 2022 February 10
5- Smith SW, Rapin J, Li J, et al. A deep neural network for 12-lead electrocardiogram interpretation outperforms a conventional algorithm, and its physician overread, in the diagnosis of atrial fibrillation. Int J Cardiol Heart Vasc. 2019 Sep 8;25:100423.
* Nicolas Peschanski est professeur de médecine d'urgence et praticien hospitalier au CHU de Rennes. Membre actif de longue date de la SFMU – avec six années passées au sein de la commission scientifique – il siège depuis 2020 à la commission des référentiels.
Le parcours international du Pr Peschanski, notamment aux USA, lui a permis de devenir membre de la Commission Internationale de l'American College of Emergency Physicians ainsi que du comité de pilotage de l'EMCREG-International (Emergency Medicine Cardiac Research and Education Group). Il fait également partie de l'Eusem (European Society for Emergency Medicine) et plus particulièrement de son comité «Web & social media».
Le Pr Peschanski est très attaché au principe de la FOAMed (Free Open Access Meducation - Partage en libre accès des ressources éducatives médicales). Il utilise les réseaux sociaux (@DocNikko) à des fins pédagogiques et de partage des connaissances en médecine d’urgence.
Liens d'intérêts
Le professeur Peschanski déclare les liens d'intérêts suivants :
- sur les trois dernières années : Vygon SA (consultant), Fisher&Paykel (symposium), AstraZeneca (symposium)
- sur les vingt dernières années :
Symposiums : Fisher&Paykel Healthcare , AstraZeneca, Lilly, Sanofi, Daiichi-Sankyo, HeartScape, The Medicine Company, Thermofisher, Roche Diagnostics
Boards : Bayer, AstraZeneca, Vygon SA, Portola USA, Sanofi, Boehringer Ingelheim
Congrès : Lilly, Sanofi, Vygon SA, Portola, Roche Diagnostics, Thermofisher
Fonds de recherche (non personnels) : Servier, Boehringer Ingelhei